
סרטן השד: מה ההבדל בין גידול שפיר לסרטני?
יותר ממחצית הנשים סובלות מציסטות בשדיים וכל אישה שמינית צפויה לחלות בסרטן השד במהלך חייה. מה ההבדלים בין שני סוגי הגידולים, איך מבצעים בדיקות עצמיות בבית ואילו בדיקות מציעות הקופות ואיזו, שרבות אינן מודעות לה, יכולה לחזות אם תחלי במחלה או לא
סרטן השד הוא מחלת הסרטן הנפוצה ביותר בישראל ומחוצה לה. על פי נתונים של האגודה למלחמה בסרטן, מדי שנה חולות במחלה 4,000 נשים וכל אישה שמינית צפויה לחלות בסרטן השד במהלך חייה. כלומר הסיכון לחלות בסרטן שד פולשני הוא 12 אחוזים. נשים מעל גיל 60 הן בעלות הסיכון הגבוה ביותר ללקות במחלה. כמו כל איבר אחר בגוף, השדיים יכולים להוות מקום משכן לגידולים ממאירים, אך גם לגידולים שפירים.
האם גידולים שפירים מסוכנים?
גידולים שפירים אינם ממאירים. הנפוצים ביותר בין הגידולים הללו הם הציסטות בשדיים (המחלה הפיברו-ציסטית) והפיברואדנומה. יותר ממחצית הנשים סובלות מציסטות בשדיים. לרוב זה ילווה בכאב וברגישות, בעיקר בתקופה שלפני הווסת. הגושים והציסטות בשדיים יכולים להיות בגדלים שונים, להימצא באזור מסוים או להתפזר בכל רקמת השד, או בשני השדיים. הסיבה להופעת מצב זה היא כנראה חוסר שיווי משקל בין כמות ההורמונים הנשיים המופרשים מן השחלה, האסטרוגן והפרוגסטרון.
אז מה עושים?
מאמצים רבים הושקעו בניסיונות לטפל בציסטות של השדיים: החל בתחבושות קרות, דרך לבישת חזייה הדוקה (בעיקר לפני השינה ועד לטיפול תרופתי, כולל הורמונים. אולם לא בכל המקרים נרשמה הצלחה. קורה שהגושים והציסטות נעלמים מעצמם, אך לרוב יש צורך במעקב רפואי, בעיקר בגלל הנטייה של הגושים להפוך בעתיד לסרטן השד. אך אין להיתפס בבהלה, נטייה זו קטנה ביותר.
מה הקשר בין הציסטות בשדיים לבין גלולות למניעת הריון?
בעבר נהגו לחשוב שנטילת גלולות מגבירה את הסיכון להתפתחות ציסטות וגושים בשדיים, אך כיום ברור שנטילת גלולות אלו מקטינה את שכיחות המחלה.
מה זה פיברואדנומה של השד?
הגידול השפיר השני בשכיחותו הוא הפיברואדנומה, שמופיע לרוב בגילאים צעירים ונפוץ ביותר עד גיל 25. גידול זה מאופיין בהיותו בדרך כלל גוש אחד, גמיש כגומי נוקשה, נייד ולא רגיש. האישה מגלה אותו במקרה ואינה סובלת מכאבים או מתופעות נוספות. אצל מספר מועט מן הנשים (10 עד 20 אחוזים) ימצאו מספר גושים. גודלו של הגוש הממוצע הוא שניים עד שניים וחצי ס"מ והוא יכול להישאר קבוע במשך מספר שנים. גם גידול זה מחייב מעקב רפואי, למרות שהסיכוי שיהפוך לממאיר קלוש ביותר. אצל נערה מתפתחת אין מנתחים גידול זה, אלא ממתינים לתקופה שבה השד סיים את התפתחותו.
איך סרטן השד מתפתח וכיצד הוא מתפשט?
סרטן מתפתח כאשר אחד התאים ברקמה אינו מפסיק להתרבות וממשיך בהתחלקותו, תוך כדי יצירת הרבה מאוד תאים באזור אחד. הגוש הנוצר גדל ללא הרף ובהמשך יכול לשלוח תאים לאזורים אחרים, קרובים או מרוחקים. רקמת הסרטן פוגעת והורסת את הרקמות הנורמליות הגובלות בה ובהמשך מתפשטים התאים הסרטניים הלאה. הראשונות שנפגעות הן בלוטות הלימפה, שאינן אלא מסננים אזוריים של חיידקים ושל תאים ממאירים. בהמשך, אם פעולת הסינון אינה מצליחה, התאים מתפשטים לריאות, לעצמות ולאברים נוספים, ואז מכנים אותם בשם גרורות סרטניות.
מהם גורמי הסיכון להופעת המחלה?
מחקרים רבים גילו מספר גורמי סיכון הקשורים להתפתחות סרטן השד בנשים. מתברר כי קיימת נטייה משפחתית ואף גנטית, להתפתחות סרטן זה. הריון ראשון בגיל מבוגר יחסית (30 שנה ומעלה), מעלה את סיכויי האישה ללקות בסרטן השד. גם הופעה מוקדמת של וסת ראשונה והפסקת הווסת בגיל מאוחר יחסית מגדילות את הסיכון. הסרטן שכיח יותר בנשים לבנות לעומת שחורות וכן במספר אזורים בעולם, כמו צפון אירופה, ישראל וארצות הברית לעומת ארצות המזרח ואפריקה. סרטן השד נפוץ פי 100בנשים לעומת גברים, שכיח פחות בקרב נשים שעברו כריתת שחלות לפני גיל 35 ונפוץ יותר בנשים בעלות משקל גבוה.
מה הקשר בין גלולות למניעת הריון להתפתחות סרטן השד?
שכיחות סרטן זה עלתה במקצת כתוצאה משימוש קודם בגלולות. עם זאת נמצא כי נשים שנטלו בעבר גלולות ופיתחו סרטן השד, חיו יותר זמן ופיתחו סרטן בדרגת ממאירות נמוכה יותר ובגודל קטן יותר, עם פחות גרורות, מאלו שלא נטלו גלולות.
כיצד משפיע הורמון תחליפי על שכיחות סרטן השד?
נטילת הורמון תחליפי לאורך זמן, מעל עשר שנים, מביאה לעלייה בשכיחות סרטן השד בכ - 30 אחוז, אך למרות העלייה בשכיחות, אין עליה במקרי המוות כתוצאה מסרטן זה. ייתכן שההסבר לכך הוא הקטנה בו בזמן של מחלות לב וכלי דם, שהן הסיבה העיקרית לתמותת נשים ו/או גילוי מוקדם וטיפול נאות בנשים אצלן מתגלה סרטן שד, דווקא משום שהן נוטלות הורמון תחליפי ולפיכך נמצאות במעקב צמוד יותר.
האם הרלוקסיפן (אביסטה) הניתן לנשים עם אוסטאופורוזיס, מקטין שכיחות סרטן שד?
כן. הקטנת שכיחות סרטן השד מרשימה, והיא נעה בין 76 ל-90 אחוזים. עם זאת, נטילת רלוקסיפן מעלה את השכיחות במצבים של גלי חום וקרישי דם בוורידים העמוקים פי שלושה.
מהם הסימנים והתלונות המחייבים התייעצות ברופא?
- שינוי בצורת השד או בגודלו.
- שינוי בצורת הפטמה.
- הפרשה מן הפטמה.
- מישוש גוש חריג בשד.
איך ממששים את השדיים?
המישוש העצמי מומלץ מאוד לביצוע מדי חודש, כשבוע לאחר הווסת:
- בשלב הראשון, יש להסתכל על השדיים במראה, בישיבה או בעמידה ולבחון אם יש שינוי בצורה או בגודל.
- בשלב שני, יש להרים את הידיים ושוב לסקור את השדיים.
- בשלב השלישי, מומלץ לשכב על הגב ולמשש שד ימין ביד שמאל ולהפך.
מומלץ לחלק את השד לארבעה רבעים ולמשש רבע אחר רבע, תוך התמקדות ברבע העליון החיצוני, ששכיחות הופעת הסרטן בו היא הגבוהה ביותר. בהמשך, יש למשש את אזור בית השחי ואחר כך את מרכז השד ולסחוט את הפטמה, לגילוי הפרשה כלשהי. הבדיקה העצמית חשובה מאוד, אולם אין היא משמשת תחליף לבדיקת רופא, המומלצת לביצוע מדי שנה או חצי שנה, על פי שיקול הרופא.
האם קיימות בדיקות שבאמצעותן ניתן להבדיל אם הגושים בשד הם שפירים או ממאירים?
לרשותנו עומדות כיום מספר שיטות אשר מאפשרות גילוי מוקדם של סרטן השד:
- תרמוגרפיה – שיטה פשוטה המגלה הבדלים בדרגות החום על פני השד. בדרך כלל רקמת השד קרה והטמפרטורה הנמצאת על פניה היא 26 עד 36 מעלות צלסיוס. גידול סרטני פולט חום רב יותר מרקמה נורמאלית, ולכן ניתן לאבחן אותו בשיטה זו, שיעילותה היא 80 עד 85 אחוז.
- ממוגרפיה או הקסרוגרפיה (שהיא שיטה משוכללת יותר של הממוגרפיה) – שיטה זו היא למעשה צילום רנטגן ומאפשרת איתור שינוי סרטני באמינות די גבוהה (85 עד 90 אחוז). ברוב המקרים, השיטה מאפשרת גילוי גידול שטרם ניתן למששו. מקובל שלא לבצע בדיקה זו לפני גיל 35, אלא אם כן הרופא מוצא סיבה לכך. בהמשך יש המבצעים אותה כל חמש שנים ולאחר גיל 50 בתדירות של אחת לשנה.
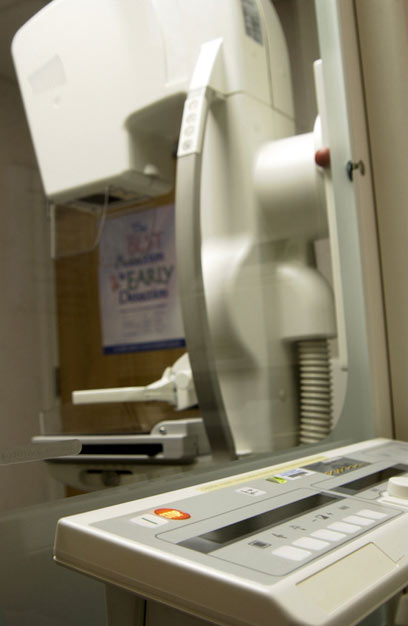
ממוגרפיה. פעם ב-5 שנים או פעם בשנה בגיל מתקדם (אינקדקס אופן)
- אולטרה סאונד – באולטרה סאונד ניתן לאתר גידולים סרטניים ביעילות של 85 עד 90 אחוז. יתרונה של שיטה זו על פני הממוגרפיה הוא בכך שאין בה כל סיכון של קרינה. מעריכים כי שיטה זו תתפתח יותר בעתיד ותתפוס מקום חשוב יותר באבחון המוקדם של סרטן השד, בעיקר בקבוצות הגיל הנמוכות יותר.
- ביופסיה - כאשר עולה חשד לגבי מהות הגוש, ניתן לבדקו באופן ישיר על ידי הביופסיה, או על ידי דיקור במחט עדינה. הביופסיה, המבוצעת בדרך כלל בהרדמה כללית, מצריכה חתך בשד והוצאת הגוש לבדיקה במיקרוסקופ. דיקור במחט עדינה ניתן לביצוע בהרדמה מקומית וחומר הדיקור מועבר גם הוא למומחה על מנת שיפענח באמצעות המיקרוסקופ את מהות התאים שנשאבו מהגידול. רק על סמך הביופסיה ניגשים לניתוח כריתת הגידול.
אם לאחר כל הבדיקות נתגלה סרטן, מה אפשר לעשות?
קיימות מספר שיטות טיפול, מכריתה חלקית של הגוש ועד הסרה מושלמת של השד, עם השרירים שמסביבו ובלוטות הלימפה. ניתן לשלב את הטיפול הניתוחי עם טיפול קרינתי או כימי – בהתאם למצב.
מה לגבי בדיקה גנטית לגלוי נשאות גן סרטן השד?
למרות שהבדיקה לגילוי הגן לנשיאת סרטן השחלות וסרטן השד כבר נעשית בארץ משנת 1995, מעטות יודעות עליה ומעטות עוד יותר הן אלו שעושות אותה. מדובר בבדיקת דם פשוטה מאוד ומדויקת מאוד לגילוי BRCA1 ו- BRCA2, הנעשית ביחידות האונקוגנטיות במרכזים רפואיים שונים. אם התוצאה לא תקינה, רמת הסיכון להתפתחות המחלה אצל אישה זאת מגיעה עד 38 אחוז, בעוד שאצל נשים שאינן נשאיות של הגן, הסיכון עומד על שני אחוזים בלבד.
למי ממליצים לעשות את הבדיקה?
- לאישה שבנות משפחתה חלו בסרטן השחלות או בסרטן השד.
- לאישה שחלתה בסרטן השד.
- לאישה שחלתה בסרטן השד והשחלות.
- בדיקה זאת מוגדרת ככזו שעשויה להציל חיים וככל שיתגלה הגן מוקדם יותר, יעלו באופן ניכר סיכויי האישה לחיות, שכן הטיפול המוצע לנשים אלו הוא כריתה מניעתית.
ד"ר שרגא וקסלר הוא מומחה לרפואת נשים, מנהל מכון שער לבריאות האישה והשרות הגינקולוגי במרפאת הקמפוס של הכללית באוניברסיטת תל אביב ומנהל האתר גינקולוג נט