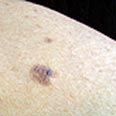
איך תדעו שנקודות החן על הגוף מבשרות רעות
סיכויי ההישרדות מול סרטן העור מסוג מלנומה שואפים לאפס, ולהבדיל ממה שנהוג לחשוב, גורם הסיכון הראשי אינו חשיפה לשמש אלא ריבוי נקודות חן. אם יש לכם מעל 20 נקודות חן על הגוף, אתם בבעיה
מלנומה ממאירה של העור היא סרטן העור השלישי בשכיחותו מבין סרטני העור אך הקטלני ביותר. למעשה, אין כיום אמצעי יעיל היכול לרפא מלנומה גרורתית וסיכויי ההישרדות תלויים בגילוי המוקדם בלבד. לשם השוואה: סיכויי ההישרדות לעשר שנים של חולה עם מלנומה שטחית (שלב 0) הם 100%, סיכויי ההישרדות לאותו פרק זמן של חולה במלנומה בשלב 4 הם 3% בלבד. אחד ממאפייני המחלה הוא השוני בפגיעות בין קבוצות אתניות שונות. בארצות הברית המחלה נפוצה פי עשרה בלבנים לעומת אפרו־אמריקאים. באופן ספציפי פגיעים בעלי עור בהיר, שיער בהיר ועיניים כחולות.
גורם הסיכון העיקרי למחלה הוא לא החשיפה לשמש, כפי שמקובל לחשוב, אלא ריבוי שומות (נקודות חן, בלשון העם). אם יש לכם בגוף יותר מ־20 שומות שקוטרן שני מ”מ ומעלה - אתם בטווח הבעייתי. חשיפה לשמש וקיומה של מלנומה אצל קרובי משפחה מעלות את הסיכון.

נקודת חן אחת זה יופי. הרבה נקודות זו כבר בעיה (צילום: אינדקס אופן)
אבחון לא מדויק
לא כל הסיפורים מסתיימים באופן טרגי, כמו סיפורו של מיכאל. המפתח לריפוי, כאמור, תלוי בגילוי המוקדם, אבל איזה מין גילוי מוקדם יש לשומות? האם כל שומה חדשה אמורה להקפיץ אותנו לרופא? ומה עם השומות הישנות? ואיך בכלל אפשר לשים לב איך מתפתחת שומה שצצה על העורף, למשל?
את השאלות האלה שאל את עצמו גם ד”ר ניר נתנזון, 42, רופא עור, שהיה ראש תחום דרמטולוגיה בצה”ל. ”בשיטת הבדיקה הפופולרית, המעקב אחר שומות מתבצע לרוב על־ידי רופאי עור וכירורגים פלסטיים”, הוא מסביר. ”לרוב, הבדיקה מתבצעת על־ידי סקירה בעין בלבד, ושומות הנראות חשודות נשלחות לביופסיה. אלא שמספר רב של מחקרים הדגים כי הדיוק האבחנתי של רופא העור הטוב ביותר הוא %60־70% בלבד. בעקבות זאת מבוצעות ביופסיות מיותרות מרובות. בגרמניה למשל, נמצא כי היחס הוא 120 ביופסיות של שומות לכל מלנומה אחת שנמצאת. לבד מהעלות הגבוהה של הביופסיות המיותרות למערכת הבריאות הציבורית והפרטית, קיים גם הפן האסתטי של המטופל. מטופלים מרובי שומות עלולים להפוך למטופלים מרובי צלקות”.
המלנומה מרוצה
בהמשך השתלם ד”ר נתנזון בארצות הברית, שווייץ, ספרד ואיטליה בדרמוסקופיה - גילוי מוקדם של מלנומה. בשלב הזה כבר היה ברור לו שרופא עור לא יכול להסתמך רק על מראה עיניו. כשם שכל רופא חייב להשתמש בסטתוסקופ, רופאי העור חייבים להכיר ולהשתמש בדרמוסקופ: מכשיר הנראה כמו זכוכית מגדלת, אך שלא כמוה, הוא מאפשר הצצה לשכבות העור העמוקות.
המכשיר אינו פולשני ופועל ללא קרינה. ”במחקרים נמצא כי שיטה זאת מעלה את הדיוק האבחנתי של מלנומה מ־60% ל־90%”, הוא מסביר. ”באוסטרליה, סטודנט לרפואה לא יקבל תואר דוקטור אם לא ידע להשתמש בו”, הוא אומר.
”בישראל המצב שונה. רופאי העור אינם מחויבים להכיר את המכשיר וכל שכן להשתמש בו. בעקבות זאת רק חלק קטן מהם משתמש בדרמוסקופ. קחו למשל, אדם שיש לו שומות רבות. הוא מגיע לקופת החולים ורופא העור אומר לו שארבע שומות בגב לא נראות לו יפה ואז הוא מפנה אותו לפלסטיקאי שיסיר אותן. גם אם הרופא סימן את השומות האלה, עד שיגיע התור לפלסטיקאי הסימון נמחק ואז הפלסטיקאי שלא יודע באילו שומות מדובר יסיר את השומות שנראות לו. מה יצא לנו מזה? מצב שכולם מרוצים: המטופל מרוצה כי הרופא גילה, הפלסטיקאי מרוצה כי הוא מקבל כסף על כל שומה, וגם המלנומה מרוצה כי היא ממשיכה להתפתח בשלווה”.
פוטו שומה
אלא שגם רופא העור המיומן ביותר בשימוש בדרמוסקופ לא יכול לעקוב אחר שינויים בשומה לאחר פרק זמן מסוים. ”כל ביקור אצל רופא עור הוא בעצם ביקור ראשון”, מסביר ד”ר נתנזון. ”הסיכוי שהוא יזכור את השומה שלך אפסי, מה גם שרוב הרופאים מזמינים 10־12 מטופלים בשעה. אין להם יכולת וזמן לעקוב אחר כל שומה ושומה”.
ד”ר נתנזון הלך צעד נוסף קדימה ובמרפאתו בהרצליה מדיקל סנטר הוא הקים סטודיו משוכלל שלא היה מבייש כל צלם מקצועי. תהליך הבדיקה המתקדם שהוא עורך למטופליו מכונה מיפוי שומות דיגיטלי. רק כך, הוא טוען, אפשר לגלות שינויים בשומות קיימות והופעה של שומות חדשות.
השיטה מיושמת כיום רק בשלושה מרכזים רפואיים בארץ: במרפאה לנגעים פיגמנטריים בבית החולים שיבא בתל השומר, בבית החולים העמק בעפולה ובמרפאתו הפרטית של ד”ר נתנזון. היא אינה כלולה בסל הבריאות. ב”שיבא” תשלמו עליה 750 שקל (אגב, את המרפאה בשיבא הקים ד”ר נתנזון ב־2004 ועד היום הוא מנהל אותה, אלא שאת הבדיקה עצמה מבצעים מתמחים בכירורגיה פלסטית), בבית החולים העמק תשלמו עליה 300 שקל ואצל ד”ר נתנזון מחירה 1,500 שקל. המחיר לא כולל משלוח ביופסיות משומות חשודות ולא את הסרתן (את זה אפשר לקבל בקופות החולים כשירות הכלול בסל הבריאות). למחיר הבדיקה אין החזר לביטוחים משלימים אך יש החזר חלקי (עד 80%) כשמדובר בביטוחי בריאות פרטיים.

למה צריך לשים לב?
5 סימנים שמחשידים שומה כממאירה:
1) גאומטריה (Asymmetry): שומה שאינה סימטרית.
2) גבול (Border): גבולות משוננים, לא סדירים או לא ברורים.
3) גוונים (Colors): ריבוי גווונים, משלושה גוונים ומעלה או אודם מסביב לשומה.
4) גודל (Diameter): שומה שקוטרה יותר משישה מ”מ (כקוטר מחק בקצה עיפרון). אגב, כיום נוטים להתעלם מסימן זה מאחר שנמצאו לא מעט מלנומות קטנות מחמישה מ”מ.
5) שינוי (Evolution): הסימן החשוב מכולם. כל שינוי בשומה קיימת או הופעת שומה חדשה, בייחוד אצל אנשים מעל גיל 40.
לבד מסימנים אלה, הופעת תסמינים כמו דימום ספונטני וגרד ניכר מחייבים בדיקת רופא.