בדיקות הריון: מה צריך לעשות ב-9 חודשים?
בישראל עוברות נשים בהריון עשרות בדיקות כדי לוודא את שלום ובריאות העובר. מה ההבדל בין סקירה מוקדמת למאוחרת? מי צריכה לבצע בדיקת מי שפיר? ומדוע לא מומלץ לבצע אולטרסאונד ראשון לפני השבוע ה-7 ואיזה בדיקות כדאי לעשות עוד לפני הכניסה להריון? מדריך מיוחד
בשיתוף סופר-פארם
הדרך להריון יכולה להיות קשה וארוכה, וכשהוא מושג יש אינפור בדיקות שצריך לעשות. החלטנו לעשות סדר בבדיקות הנדרשות המהלך 9 חודשי ההריון, וגם ממש לפני.
ערכת ביוץ ביתי
מבוצעת משתן ראשון של הבוקר, בזמן הביוץ המשוער (מומלץ להתחיל מיום 11 לאחר יום הופעת הווסת). אמינות הבדיקה מעל 90%. בדיקת הביוץ בודקת נוכחות של הורמון הביוץ LH. כאשר המקלון משנה את צבעו - הביוץ יתרחש למחרת (בטווח של 16 עד 48 שעות). זוה הזמן עם הסיכוי הגבוה ביותר להרות ומומלץ לקיים יחסי מין במהלכו.
בדיקת הריון ביתית
בדיקה המבוצעת מיום ראשון לאיחור של הווסת הצפויה. בעדיפות לשתן ראשון של הבוקר. מדובר בערכה שיש בה שני פסי צבע - אחד ביקורת שתמיד צפוי לשנות את צבעו, ופס נוסף שישנה את הצבע במידה שמדובר בהריון.
שני פסים פירושם הריון. הבדיקה הביתית אמינה מאוד עם מעל 99% וודעות. אם התשובה שלילית, כלומר פס אחד, שאומר שאין הריון, ועדיין קיים חשד, כדיא לחזור שוב על הבדיקה בתוך מספר ימים. הבדיקה נותנת תשובה של יש או אין הריון.
קיראו עוד כתבות במדור פארם נט
בהריון או לא: בדיקת bHCG
שמות נוספים: "ביטא", beta Human Chorionic Gonadotrophin.
מדובר בהורמון המופרש עוד לפני יצירת השליה ובהמשך מיוצר על ידי השליה המתחילה להתפתח ברחם. רמות גבוהות של ההורמון מציינות הריון. את הבדיקה מבצעים כאשר יש שבוע איחור במועד הווסת, שהוא השבוע החמישי להריון מהווסת האחרונה.
הבדיקה נחשבת לחיובית (כלומר הריון) מעל ערך של 5 MIU/ml. רמתו של ההורמון מוכפלת כל 48 שעות. כאשר הרמה מוכפלת, מדובר בהריון תקין. כאשר הרמה אינה עולה - ההריון אינו תקין, אינו מתפתח או שהעובר מתפתח במקום לא תקין. לכן, כשרמת ההורמון אינה מכפילה את עצמה יש לפנות להערכה. כשרמת ההורמון מגיעה ל-1,200 MIU/ml ניתן להבחין בשק הריון ברחם באולטרסאונד נרתיקי.
עם אבחון ההריון: בדיקות דם
בדיקות דם הכוללות סוג דם, ספירת דם וסוכר בדם. שמות נוספים: Blood type, CBC, Glucose.
בדיקות דם שגרתיות שמטרתן לברר את תמונת הדם וסוג הדם של האם. סוג הדם חשוב משום שבמידה והוא מקבוצת ה-Rh שלילי תקבל האישה חיסון, הקרוי אנטי D, בסביבות השבוע ה-28. חיסון זה אמור למנוע מתקפה חיסונית כנגד העובר.
עיינו במדריך ynet לבדיקות דם להרחבה בנוגע למרכיבי הבדיקות.
אדמת
וירוס האדמת הוא אחד הנגיפים אשר עלולים לחדור דרך השליה אל העובר ולגרום למומים מולדים קשים. מטרת הבדיקה לוודא כי האישה מחוסנת כנגד הווירוס. במידה ולא היא תקבל חיסון, לאחריו אסור להרות במשך כארבעה חודשים, מאחר והחיסון מכיל וירוס מוחלש שעלול לפעול ולפגוע בעובר.
התשובה מתקבלת כ"כייל נוגדנים". ככל שהכייל גבוה יותר, כך האישה מחוסנת יותר כנגד הנגיף. בחלק מהמעבדות רמה מעל 1/36 מייצגת את כמות הנוגדנים מסוג IgG, המעידים כי האישה אכן מחוסנת.
במקרה ומתברר כי האישה חולה באדמת היא תטופל במהלך ההריון בתרכיב נוגדנים. אם התגלה שהא אינ מחוסנת היא לא תוכל להתחסן עד סופו של ההריון. מכאן ברור כי ההמלצה יא להתרחק מאנשים החשודים כחולים.
VDRL
שמות נוספים: סיפיליס.
מחלת הסיפיליס אמנם נדירה מאוד, ובשנים האחרונות כמעט ולא נתגלו מקרי הדבקה בקרב נשים בהריון, אולם היא קשה וקטלנית ועלולה לגרום למומים בעובר.
אם התשובה המתקבלת היא VDRL חיובי פירושו שהאישה נגועה בסיפיליס. VDRL שלילי פירושו שהאישה לא נדבקה.
CMV
CytoMegalo virus
מדובר בנגיף שכיח מאוד בקרב נשים, שלרוב אינו גורם למחלה באדם בוגר. אך במקרה שהאישה אינה מחוסנת כנגדו בעקבות חשיפה קודמת לנגיף והיא נדבקה בו לראשונה בתחילת ההריון, קיימת אפשרות לפגיעה קשה בעובר, הכוללת פגיעה מוחית, פגיעה בעיניים ופגיעה בגדילה.
הבדיקה כוללת את רמות הנוגדנים מסוג IgG ונוגדנים מסוג IgM. פגיעה קיימת גם בחשיפה חוזרת אך באחוז קטן בהרבה.
תתוצאת IgG חיובי משמעה שהאישה נדבקה בעבר בנגיף וגופה חיסן את עצמו. תוצאת IgM חיובי דורשת בירור מקיף אם האישה נדבקה לראשונה במהלך ההריון או לא.
טוקסופלזמה
טפיל ה"טוקסופלזמה גונדי" מצוי לרוב בצואת חתולים, בשר לא מבושל ובאדמה. באדם מבוגר עלול הטפיל לגרום לחום, בלוטות לימפה מוגדלות, כאב ראש וגרון וכאבי שרירים.
במקרה של אישה הרה עלול הטפיל לחדור לשליה ומשם לעובר ולגרום לפגיעה קשה במערכת העצבים, הגדלת הטחול, זיהום רשתית העין, פיגור שכלי והתפתחותי. המלצות הרופאים הן להימנע במהלך ההריון ממגע עם צואת בעלי חיים, לנקוט משנה זהירות בעת טיפול בבעלי חיים ולהימנע מאכילת בשר שאינו מבושל היטב.
הבדיקה מאתרת נוגדנים כנגד הטפיל. תוצאה חיובית מסמלת הדבקה בפרזיט ודורשת טיפול תרופתי, שאינו תמיד יעיל. לעתים ההמלצה היחידה היא הפסקת הריון. הבדיקה מיועדת לנשים שבאות במגע עם חתולים או שאכלו בשר נא.
מהלך כל ההריון: מעקב לחץ דם וחלבון בשתן
חשוב לבצע את הבדיקות לכל אורך ההריון אחת לחודש. בטרימסטר השלישי יש לבצע את הבדיקות אחת לשבועיים. הבדיקה מבוצעת אצל אחות טיפת חלב ומיועדת לאתר סימנים לרעלת הריון.
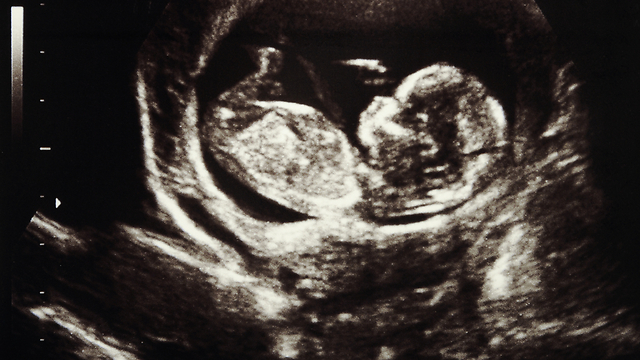
שבועות 7-9: אולטרסאונד להערכה עוברית
האולטרסאונד הוא מכשיר המשדר גלים על קוליים באמצעות מתמר מיוחד, הקולט אותם בחזרה ויוצר תמונה של פנים הגוף. הבדיקה אינה כואבת, מהירה ואינה מסוכנת לא לאם ולא לעובר.
בשבועות אלו כוללת הבדיקה את הערכת גיל ההריון, המאפשרת להעריך בדיוק רב יותר את שבוע ההריון. בנוסף מאפשרת הבדיקה לנטר את גודל העובר והדופק שלו. אין כל טעם להקדים ולבצע את בדיקת האולטרסאונד לפני השבוע השישי, שכן בשלב זה העובר נראה כעיגול המכוסה בקרום, תמונה שאינה מאפשרת להעריך אותו כיאות.
שבוע 10-12: סיסי שליה (CVS)
בדיקה זו, בגישה נרתיקית או בטנית, מתבצעת לנשים מעל גיל 35 או לבעלות סיכון גבוה, כמו במצב שבו אותרו מומים ידועים, בדיקות גנטיות שהצביעו על בעיה או נשים עם מומים עובריים בעבר.
שבוע 12-13: שקיפות עורפית והימצאות עצם אף
מחקרים גילו כי קיים קשר בין הימצאות של קפל בעורף העובר לבין סיכון גבוה לתסמונת דאון. את הקפל ניתן לזהות באמצעות בדיקת אולטרסאונד פשוטה, כשבשילוב עם בדיקות נוספות מאפשרת לנבא את הסיכון לכך שהעובר סובל מתסמונת דאון.
על פי הנתונים הסטטיסטיים הסיכון ללידת תינוק הסובל מתסמונת דאון לאישה סביב גיל 35 הוא אחד לכל 300 לידות. הסיכון מעל גיל 42 עולה לכדי אחד לכל 80 לידות.
במהלך הבדיקה בוחן הגינקולוג באולטרסאונד גם את הימצאותו של עצם האף, זאת משום שבמחקרים נמצא כי בכ-70% מהמקרים בהם נולד תינוק עם תסמונת דאון היא לא נצפתה במהלך הבדיקה. כאשר מכניסים את הנתון של הימצאות עצם האף לחישוב סטטיסטי, הכולל גם שקיפות עורפית וסקר ביוכימי, ניתן להגיע לסיכוי זיהוי של תסמונת דאון בשיעור של למעלה מ-95%. הבדיקה נכנסה לאחרונה לסל התרופות.
PAPP-A
שמות נוספים: Pregnancy associated plasma proterin A, חלבון A בפלסמה הקשור בהריון.
חלבון זה, המופרש במהלך גדילת העובר על ידי השליה, קשור לתהליכי שגשוג של רקמות, כמו בניית עצם והחלמת פצעים. רמות נמוכות בפלסמה של חלבון זה נמצאו קשורות לסיכוי גבוה לתסמונת דאון. הבדיקה נמצאת בסל התרופות והגינקולוג, כאמור, משקלל אותה יחד עם חישוב תוצאת השקיפות העורפית, הימצאות עצם אף ובדיקת bHCG, וכך ניתן לאבחן סיכון מוגבר לעובר עם תסמונת דאון באחוז דיוק של 95%.
שבוע 14-15: סקירה מוקדמת
בדיקת האולטרסאונד מאפשרת לגלות מומים עובריים באיברים הפנימיים (לב, כליות, ריאות), בגפיים, בפנים ובאיזורים נוספים. סקירה מוקדמת אינה בסל השירותים של קופות החולים ולפיכך כרוכה בתשלום נוסף של כמה מאות שקלים. במידה ובהריון קודם נמצא מום בעובר הבדיקה ממומנת על ידי קופת החולים.
שבוע 16-18: התבחין המשולש
שמות נוספים: aFP+Estriol+bHCG, בדיקה משולשת, חלבון עוברי.
בדיקת דם לאיתור החלבון אלפא-פטו-פרוטאין, ההורמון "אסטרדיול" וההורמון Beta HCG. שילוב הבדיקות מאפשר לאתר מומים מולדים. באמצעות ניתוח סטטיסטי של התוצאות מתקבל שקלול של הסיכון ללידת תינוק הסובל מתסמונת דאון (טריזומיה 21), פיגור שכלי (טריזומיה 18) ומומים נוספים במערכת העצבים. תוצאות הבדיקה ניתנות באמצעות אחוזי סיכון ללידת מום במערכת העצבים.
התבחין המרובע
בדיקת אינהיבין
מדובר בחלבון בדם האם, הנבדק בנוסף לשלושת החלבונים של התבחין המשולש. בדיקת התבחין המרובע מאפשרת איתור של למעלה מ- 75% מהעוברים עם תסמונת דאון.
שבוע 18-20: מי שפיר
בדיקה גנטית של מערך הכרומוזומים בעובר. מערך זה משקף את המטען הגנטי בעובר ומאפשר לאתר מומים מולדים, מחלות והפרעות שונות. הבדיקה מתבצעת באמצעות החדרת מחט דרך הבטן למי השפיר ושאיבה שלהם.מי השפיר מכילים תאים עובריים שונים מהעובר עצמו ובדיקה שלהם מאפשרת את בדיקת הכרומוזומים.
הבדיקה ממומנת על ידי קופות החולים לנשים מעל גיל 35 בשל הסיכון הגבוה ללידת עובר עם מומים מולדים, על פי תוצאת בדיקת האולטרסאונד או על פי תוצאות בדיקת החלבון העוברי. הבדיקה מיועדת גם לנשים שנשאו ברחמן עובר הלוקה בתסמונת גנטית. חשוב לזכור כי הבדיקה אינה מיועדת לכל אישה הרה, אלא רק למי שנמצאת בסיכון גבוה והמלצות הרופא.
שבוע 20-24: סקירת מערכות העובר
הבדיקה נכללת בסל השירותים של קופות החולים לאישה ההרה והיא דומה לבדיקת האולטרסאונד המבוצעת בשבוע 14-15. ההבדל הוא בתמונת העובר, הנראית ברורה יותר בשל גודלו ולכן מאפשרת מתן תשובה מדוייקת יותר בכל הקשור למצבו הנוכחי.
שבוע 24-26: העמסת סוכר
הבדיקה מאפשרת לאתר סיכון לסוכרת הריונית, הפרעה שכיחה בקרב נשים בהריון, שעשויה לסכן את היולדת ואת העובר. בבדיקה שותה האישה כוס מים ובה 50 גרם סוכר.
כעבור שעה נמדדת רמת הסוכר בדמה. במידה והערך גבוה היא נשלחת למבחן סוכר מאתגר (Glucose Challenge Test) המכיל כוס מים ובה 100 גרם סוכר. אז נבדק הסוכר בדמה של האישה לאחר צום של שמונה שעות, שעתיים לאחר שתיית כוס הסוכר ושלוש שעות לאחר השתייה.
הערכים שהתקבלו מועברים לגרף והרופא בודק האם העקומה תקינה. במידה והיא אינה תקינה מועברת האישה לטיפול ביחידה לסוכרת הריונית, שם תקבל הדרכה תזונתית בשילוב עם טיפול בהזרקות ההורמון אינסולין, המיועד להורדת רמות סוכר גבוהות.
שבוע 28: נוגדנים לסוג דם
במידה וסוג דמה של האישה הוא Rh שלילי קיים חשש שמערכת החיסון של האם תזהה את העובר כ"גוף זר" ותחל במתקפה נגדו באמצעות יצירת נוגדנים. לכן, במידה ומדובר בהריון ראשון וסוג דמה של האם הוא Rh שלילי, היא מקבלת זריקת אנטי D, המונעת היווצרות נוגדנים כנגד העובר. במקביל מבוצעת בדיקת Coombs, הבודקת האם אכן נוצרו אצל האם נוגדנים כנגד דם העובר. במידה וזהו ההריון השני בדיקות ה-Rh מתחילות כבר בשבוע ה-20 להריון.
שבוע 30-32: הערכת המשקל והשליה
בדיקת אולטרסאונד שמטרתה לאשר ממצאים קודמים ולבדוק האם קיימת גדילה תקינה של העובר וכי הוא אינו סובל מפיגור התפתחותי או פגיעה בגדילתו.
שבוע 34-35: ניטור דופק העובר
שמות נוספים: NST, non stress test מוניטור עוברי, ניטור עוברי.
באמצעות מכשיר המונח על בטן האישה בודקים את דופק העובר במשך 20 דקות. הבדיקה אינה כואבת ואינה מסוכנת. המוניטור מאפשר להעריך את רמות החמצן העוברות מהשליה אל מוח העובר.
הרופא הוא הקובע האם קיים צורך בבדיקה זו. לרוב מתבקשת האישה לעבור בדיקת ניטור עוברי במידה וקיימת ירידה בתנועות העובר (באופן תקין על האם לחוש בתנועות העובר לפחות אחת ל-20 דקות בשלב זה של ההריון).
שבוע 34-36: משטח לדני לסטרפטוקוקוס B
בדיקה זו אינה בדיקה שגרתית, אלא מיועדת לנשים אצלן נמצא החיידק סטרפטוקוק B בעבר או לנשים שלקו בהריונות הקודמים בירידת מים מוקדמת או במחלת חום.
שבוע 37-38: ניטור דופק העובר
הבדיקה מבוצעת במידה וקיימת תחושה של ירידה בתנועות העובר ועל פי שיקול דעתו של הרופא.
שבוע 40: זה כבר מגיע. שתהיה לידה מוצלחת.