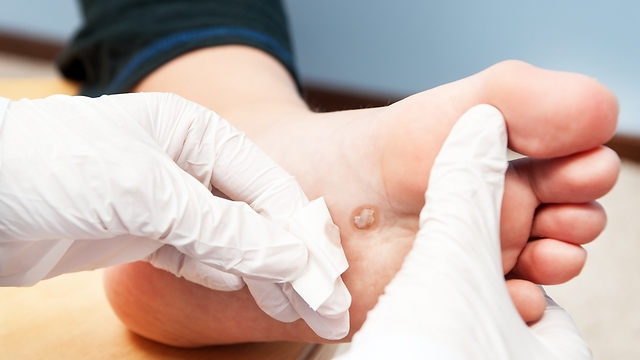
כף רגל סוכרתית: לא חייבים לסבול
שיעורי ההתפתחות של כיבים בכף הרגל אצל חולי סוכרת, שחלקם הגדול מסתיים גם בקטיעות גפיים, עלולים להיות מבהילים, אבל נתונים מוכיחים שאפשר גם אחרת. מי בסיכון ללקות בתופעה, כיצד ניתן לזהות אותה בשלב מוקדם ומה הפתרון שיוריד באופן משמעותי את אחוזי הקטיעה?
א.ש. הוא צעיר בן 42, בכיר בתחום המחשבים, שהתקבל לאשפוז עקב כיב סוכרתי בכף הרגל. כל הטיפולים בקהילה, שכללו תרופות קונבנציונליות ואחרות, לא הצליחו לרפא את הכיב, סביבו התפתח זיהום חריף שהביא לאשפוזו.
הוא שוכב במיטה ועסוק כל העת במחשב שמונח בחיקו. כנשאל על מה הוא קורא הוא משיב "על כף רגל סוכרתית. אני קורא את כל הספרות הרפואית שיש בנושא". המבט בעיניו של א.ש לא משאיר מקום לספק - הוא קרא גם את המאמרים הנרחבים והעדכניים ביותר, שמצביעים על נתונים מבהילים.
קראו עוד בנושא:
רגל סוכרתית: 7 שיטות למנוע ולטפל
חולי סוכרת: חושבים שאתם מאוזנים? לא בטוח
חדשני: הטיפול שמנע קטיעת רגל בחולת סוכרת
הנתונים המבהילים על כיבים סוכרתיים
בין 7 ל-10 אחוזים מאוכלוסיית העולם המערבי סובלים מסוכרת על סוגיה השונים, מספרים שנמצאים במגמת עלייה מתמדת.
כ-25% מכלל הסובלים מסוכרת יסבלו במהלך חייהם מכף רגל סוכרתית.
70% (!) מהקטיעות בגפיים התחתונות הן תוצאה מסיבוכי כף רגל סוכרתית.
שיעור התמותה לאחר קטיעה עומד על 70% תוך 5 שנים. שיעור תמותה כל כך גבוה אפשר למצוא רק בסרטנים בלבלב או בריאות.
וכל זה בטרם דיברנו על ההוצאות האסטרונומיות, על האשפוזים הממושכים, הטיפולים היקרים, הטיפולים האנטיביוטיים היקרים והממושכים, הפרוטזות היקרות, אובדן ימי העבודה ובעיקר הסבל המתמשך למטופל ולמשפחתו.
עם נתונים כאלו, מה הפלא שאימה ופחד מוות הסתמנו על פניו של א.ש?
למה זה קורה?
יש שתי סיבות עיקריות שמוכרות כגורמות להתפתחות כיבים:
1. נאורופתיה: תופעה נפוצה אצל חולי סוכרת, שבה מתרחשת פגיעה מיקרוסקופית בקצות העצבים המוליכים את התחושה לעור, שמתקדמת לאיטה ויוצרת "חריצים" או פצעים החודרים דרך העור אל הרקמות שתחתיו.
2. וסקולופתיה: פגיעה בכלי הדם, המתבטאת הן בפגיעה בכלי הדם הגדולים יותר, אז דופן כלי הדם מאבד מגמישותו עקב התפתחות רבדים טרשתיים, והן בפגיעה מיקרוסקופית בכלי הדם הקטנים יותר, תופעה מסוכנת יותר שנקראת מיקרו-אנגיופתיה - פגיעה בכלי הדם הקטנים (הסופיים).
ברוב המקרים שילוב של שתי הסיבות הללו בתוספת פגיעה מזערית, לעתים אפילו ללא משים (כאמור, הנאורופתיה מקהה את התחושה עד כדי היעלמות), גורמים להיווצרות הכיב.
מי מהחולים הסוכרתיים נמצא בקבוצת סיכון מוגבר?
1. חולים עם בעיות מערכתיות - בהן סוכרת לא מאוזנת, גיל מבוגר, סוכרת רבת שנים, מחלה כלייתית וחולים עם הפרעות ראייה ו/או הפרעה בזרימת דם בגפיים שלא על רקע סוכרתי.
2. חולים עם גורמי סיכון מקומיים - עיוותי מבנה בכף הרגל, נעליים לוחצות, חבלות, יבלות בכף הרגל ונאורופתיה.
מה הטיפול הנכון?
את הפגיעה בכף הרגל מסווגים למספר דרגות, הכוללות גם הערכת זרימת הדם לגפה, מהן נגזר גם הטיפול המומלץ.
דרגה 0 - חולים ששייכים לאחת מקבוצות הסיכון המפורטות מעלה. הטיפול לחולים בקבוצה זו מתמקד בחינוך למניעת התפתחות כיבים, התאמת נעליים (רכות וללא לחץ) ובדיקות קבועות של כף הרגל.
דרגה 1 - כיב שטחי שהטיפול בו נעשה על ידי מניעת לחץ בעזרת נעליים מותאמות, או גבס לשחרור הלחץ.
דרגה 2 - כיב עמוק שהטיפול בו הוא הטריה (הרחקת רקמה נמקית) כירורגית של כל הרקמות הנמקיות באזור הכיב, שחרור לחץ מקומי וטיפול אנטיביוטי רחב טווח ובעל חדירות טובה ברקמות.
דרגה 3 - התכייבות נרחבת המצריכה הטריה כירורגית רחבה ולעתים גם קטיעה חלקית בכף הרגל ובהמשך גם שחרור לחץ, וכל זאת תחת טיפול אנטיביוטי.
באשר לפגיעה הווסקולרית, הטיפול הוא בהתאם לממצאי הבדיקה:
המצב האופטימלי, כשאין פגיעה, מצריך מעקב בלבד. אם יש פגיעה אבל אין נמק / גנגרנה, יש לבצע הערכת כלי דם ותיקון כלי הדם (ככל שניתן), עוד לפני שמתחילים בפעולת ההטריה הכירורגית.
כשיש נמק מסכן חיים וגם פגיעה בכלי הדם, יש לבצע תיקון / שחזור של כלי הדם ולרוב גם קטיעה של אותו חלק בגפה שאינו מקבל דם ומסכן את חיי החולה.
האם זו גזירת גורל, שהחולים נידונים לסבל מתמשך ולמוות מוקדם?
בהמשך לנתונים המפחידים שהובאו בתחילת המאמר, אפשר למצוא בספרות הרפואית גם נתונים מעודדים. לפי העבודות הללו, ובהן גם נתונים שמגיעים מארגון הבריאות מהעולמי, הקמת צוותים רב מקצועיים שעוקבים ומטפלים באורח סדיר בחולי הסוכרת הצליחה להוריד את שכיחות הכיבים והקטיעות ב-85%.
על פי ההמלצות, צוות כזה צריך לכלול רופא מתמחה בטיפול בסוכרת, רופא פנימי (לטיפול בבעיות נלוות של מחלות לב, כליה וכיו"ב), אחות ייעודית מומחית בטיפול בסוכרת, כירורג אורתופד מומחה לכף הרגל, כירורג כלי דם, פודיאטר, טכנאי/גבסן להתאמת מיכשור/גבס לשחרור לחץ ומיקרוביולוג לבדיקה והמלצה לטיפול אנטיביוטי מתאים.
כאמור, הקמה ותפעול מוצלח של צוותים כאלו הביאו להצלחה מסחררת בהקטנת הסיבוכים במדינות עם מערכת בריאות דומה לשלנו, בהן אנגליה ואחרות.
גם בארץ, במקומות בהם הוקמו ופעלו צוותים כאלו, אם בבתי החולים או בקהילה, מורגש השינוי לטובה, ולא רק בהיבט המקצועי של שיפור הטיפול אלא גם, ולא פחות חשוב, במתן כתובת למטופל בדרך החתחתים של חיים עם סוכרת וחשש להתפתחות כף רגל סוכרתית.
לסיכום, התרופה החשובה ביותר היא מניעה, חינוך והקפדה על ביצוע מעקב בזמנים קבועים על ידי צוותים רב מקצועיים, שחשיבותם, כאמור, לא תסולא בפז.
הכותב הוא מנהל החטיבה האורתופדית בבית החולים איכילוב בתל אביב
צפו: מהו הליך האבחון והטיפול בסוכרת?