קרטוקונוס: בעיית הראייה של גיל ההתבגרות
היא מופיעה לראשונה בשלהי גיל ההתבגרות ועלולה לגרום להפרעה חמורה בראייה.. ד"ר אירית ברקת מסבירה כיצד מזהים אותה ומה ניתן לעשות כדי לצמצם את הפגיעה
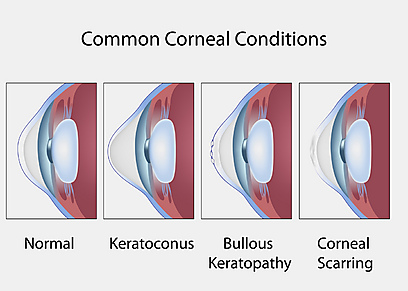
קֵרַטוֹקונוּס (Keratoconus) היא מחלה של הקרנית, שאיננה דלקתית, שבה מפתחים בלט והידקקות הולכת וגוברת בחלק מהקרנית, לרוב מתחת למרכז הקרנית,שיוצר הפרעה בחדות הראייה. למעשה, הקרנית מתחילה לבלוט החוצה ונוצר עיוות בקרנית שגורם להפרעה בחדות הראייה.
- חדשות ועדכונים נוספים בעמוד הפייסבוק של ynet
"לא ידוע ממה נגרם העיוות", מסבירה ד"ר אירית ברקת, "עלול להיות קשר למחלות אטופיות ולשפשופי עיניים נמרצים מאד. ידוע שקיימת שכיחות גדולה יותר של קרטוקונוס בתסמונות ובהפרעות גנטיות שונות. קיימת אף שכיחות גדולה יותר בקרב קרובי משפחה אבל הגנטיקה לא לחלוטין ברורה". למעשה, מוסיפה ד"ר ברקת, יש אנשים רבים שמאובחנים עם קרטוקונוס כשאין גנטיקה במשפחה.
המחלה מופיעה, בדרך-כלל, בגיל העשרה המאוחר ובמהלך שנות העשרים המוקדמות. עם זאת, יש מקרים בהם הקרטוקונוס מופיע מחוץ לטווח הגילאים הנתון, אצל צעירים יותר וגם בגילאים יותר מאוחרים. המחלה הולכת מחמירה בקצב שאין עליו שליטה, וברוב המקרים היא נעצרת בסביבות גיל 35. ההידרדרות יכולה להשתנות מאדם לאדם - יש כאלה שרק בגיל מבוגר רואים אצלם סימנים של קרטוקונוס שלא החמירו, מה שנקרא ממצא אקראי, ויש אנשים שההחמרה בבלט הולכת וגוברת ומלווה בהפרעה בראייה שהולכת ומחמירה. במקרים של החמרה קיצונית יש צורך בניתוח להשתלת קרנית.
עוד כתבות בערוץ הבריאות:
- לראשונה בישראל: השתלת תאים בקרנית פגועה
מחקר: 3 כוסות קפה ביום - עלולות לפגוע בראייה
- הסרת קטרקט ותיקון ראייה בניתוח אחד - אפשרי?
נתון מעניין נוסף הוא שהקרטוקונוס שכיח יותר באזור הים התיכון מבאזורים אחרים. "זו עובדה בשטח", אומרת ד"ר ברקת ומדגישה שמשום כך המודעות היא הדבר החשוב ביותר בטיפול במחלה. "אבחון מוקדם ומעקב שגרתי צמוד יחסית יכול לגלות הידרדרות בשלבים מוקדמים והציע טיפול מידי שיכול ליצור שינוי לטובה".
באשר לשכיחות הקרטוקונוס בארץ, אין מספיק מחקרים שיכולים לספק נתונים מדוייקים. ההערכות הן בסביבות מקרה אחד ל-1500, בדרגות שונות.
כיצד מזהים קרטוקונוס?
הממצאים לקרטוקונוס עולים בבדיקה קלינית או בבדיקה שנקראית מיפוי קרנית שבודק את קמירות הקרנית. לעיתים מדובר באנשים שרואים מצוין ואינם מודעים לשום בעיה, האבחון נעשה לגמרי במקרה כשמגיעים למיפוי קרנית לצרכי ניתוחי לייזר להסרת משקפיים. בעזרת המיפוי ניתן לראות את הבלט שיש בקרנית.
"בני נוער להם קרובי משפחה הסובלים מקרטוקונוס צריכים להיות זהירים וליידע את הרופא ברגע שהם חווים הפרעה בראייה על מנת שיבוצע צילום קרנית בשלב מוקדם", אומרת ד"ר ברקת. "ברגע שמאבחנים את הקרטוקונוס ומתעדים הידרדרות - ולכן חשוב לעשות את הצילום מוקדם - יש מקום לבצע טיפול הנקרא קרוס-לינקינג, שיכול לעצור את ההידרדרות שעלולה לבוא לידי ביטוי בהחמרה בצילינדר וירידה בראייה".
לכן, כשיש חשד בגלל ירידה בראייה או שינוי תכוף בצילנדר שלא ניתן לתקן בעזרת משקפיים - כשנמצאים באזור הגילאים המועדים למחלה - וכן ממצאים מסויימים בבדיקה הקלינית הנקראית רטינוסקופיה (בדיקה בה נשלחת קרן אור אל האישון ונבדק כוח ההיברות של הקרן), ), מומלץ לעבור בדיקה אצל רופא עיניים ולקבל הפנייה למיפוי קרנית על מנת לבדוק את המצב.
הטיפול בקרטוקונוס
תיקון הראייה בעזרת משקפיים הוא טוב בשלבים הקלים והמוקדמים של הבעיה, משום מדבר בבלט שאינו מרכזי אלא ממוקם מתחת למרכז הקרנית. משקפיים מתקנות רק אסטיגמטיזם (עיוות בקרנית) סימטרי לאורך כל הציר ואילו בקרטוקונוס נוצר עיוות אי-סימטרי (נקרא גם סטיגמטיזם אי רגלורי).
בשלבים מאוחרים יותר נזקקים לעדשות מגע עם צילינדר ובשלבים מתקדמים עוד יותר יש צורך בעדשות מגע קשות. במצבים קיצוניים בהם אנשים מפתחים אי סבילות לעדשות המגע ולא יכולים להרכיבן, בשל כל מיני רגישויות או שאינן מאפשרות התאמה של עדשות מגע קשות כי הבלט גדול והעדשות נופלות, משתמשים בעדשות סקלראליות, שהן מעין כוסיות קטנות שמולבשות על הלובן של העין. במצבים שזה לא עוזר או שלא ניתן להרכיב עדשה מכל סוג, לא נותר אלא לבצע השתלה של קרנית.
"חשוב לציין", מבהירה ד"ר ברקת, "שבשנים האחרונות ישנה מהפכה בהתייחסות למקרים הטריים של קרטוקונוס, כמו גם בתדירות המעקב, בצורך במעקב ובאיבחון מוקדם, לאור העובדה שקיים טיפול הקרוס-לינקינג שעוצר את ההידרדרות ומייצב את הקרנית. שיעורי ההצלחה גבוהים מאד מה שיכול לשמר את הראייה ולמנוע השתלת קרנית".
"הטיפול מחזק את הרקמה של הקרנית", מסבירה ד"ר ברקת. "משתמשים באור UVA וטיפות של ויטמין B2 - השילוב של שניהם מתרכז בתוך הקרנית וכתוצאה מכך הקשרים בתוך רקמת הקרנית עצמה הופכים לחזקים יותר ומחזקים את הקרנית וכך פוחתת הנטייה לבלט".
כאמור, במקרים קיצוניים בהם ההפרעה בראייה מחמירה ולא ניתן להשתמש בעדשות מכל סוג, יש צורך בהשתלת קרנית.

השתלת קרנית
הקרנית היא רקמה שקופה שמהלך ניתוח ההשתלה מתבצעת החלפה של כל החלק המרכזי שלה. למערה, מסירים 2/3 מהקרנית, משתדלים לא לגעת שוליים על מנת למנוע סכנה של דחייה שעולה ככל שמתקרבים לקצה. "כיום קיימת טכניקה מתקדמת שבה מוציאים 2/3 מהקרנית אך רק בחלקה העליון, כלומר מבחינת עומק הקרנית, משאירים את השכבה הפנימית ביותר ומוציאים רק את החלק החיצוני - כמו מכסה של סיר", מסבירה ד"ר ברקת. "היתרון הוא שכך מורידים עוד יותר את הסיכון לדחייה, משום שהשכבה הפנימית היא בין הגורמים הראשונים לגרום לדחייה של השתל. כך גם אין צורך בפתיחה מלאה של העין במהלך הניתוח".
קרניות להשתלה מגיעות מתורמים שנפטרו, בארץ ישנו קושי בהשגת קרניות משום שהחולים תלויים בתרומה של קרניות מהציבור. "כיום ישנו מחסור ברקמות והמערכת הציבורית אינה מייבאת קרניות מחו"ל", אומרת ד"ר ברקת. אפשרלרכוש קרניות מחו"ל בעזרת מערכת בנקי קרניות. אין צורך בבדיקת התאמה אלא מתבססים על איכותה של הקרנית אותה רוצים להשתיל מבחינת מדדים שונים, כגון גיל, שקיפות ועוד.
כשמתרחשת דחייה של הקרנית, מערכת החיסון פועלת נגד השתל. לכן, נותנים סטרואידים ונזקקים לטיפול מסוג זה, במינונים שונים, כל עוד ישנה דחייה - יש לציין כי ניתן להתגבר על חלק גדול של מקרי הדחיות. אך אם לא ניתן וישנו כשלון של השתל, יש צורך בהשתלה חוזרת. במקרים קיצונים מעבירים לתרופות מונעות דחייה שדומות לתרופות שניתנות לעוברי השתלות איברים פנימיים - מדובר בתרופות שצריך לקחת למשך כל החיים.
בנוסף, ישנם תפרים בתוך העין שצריך להוציא בצורה מבוקרת ותקופת ההחלמה נעה בין כמה ימים לכמה חודשים.
השתלות קרנית מבוצעות כבר עשרות שנים והטכניקות מתחדשות כל הזמן על מנת להשיג התאמה טובה יותר. המטרה היא להשתיל שתל לכל החיים, לפעמים השתלים מזדקנים ויש צורך בהשתלה מחודשת לפעמים יש עיוות בשתל וצריך להרכיב עדשות.
המודעות היא הצעד הראשון
"מדובר במחלה בלתי הפיכה, זו מחלה כרונית שלא נעלמת", אומרת ד"ר ברקת, ומוסיפה: "גם אם מצליחים להרכיב עדשות, הרי שמדובר בעדשות מיוחדות שמותאמות בצורה מיוחדת. יש לכך השפעה מאד משמעותית מכל הבחינות, בין היתר, השלכות כלכליות על הציבור ולבריאות הציבור. צריך להבין שמדובר בעדשות יקרות יותר, התאמתן מורכבת יותר,יש צורך באופטומטריסטים מתמחים ושוב, עניין של עלות גבוהה".
"מגיעים אלי אנשים צעירים שסובלים מהפרעה בראייה שמשפיעה על איכות החיים שלהם. אלו אנשים צעירים בגיל
גיוס לצבא, בגיל של תחילת לימודים גבוהים, בגיל של הקמת משפחה, של חיפוש אחר קיום ופרנסה. המגבלות הן רבות, לרבות בקריאה, בנהיגה, בישיבה מול מחשב - מדובר באוכלוסייה צעירה בשיא פריחתה שהמחלה גורמת לה לפגיעה חמורה".
כל אלה צריכים להדליק נורה אצל מי שעלול להיות בקבוצת סיכון ולגרום לו ללכת להיבדק. "במרבית המקרים אפשר למנוע את הנכות בעזרת הקרוס-לינקינג", מדגישה ד"ר ברקת. "מדובר בטיפול שלזכותו מעל ל-95 אחוזי הצלחה שמחזיקים לפחות למשך מספר שנים. יתרה מזאת, ניתן לחזור על הטיפול ולחזק את הקרנית. המודעות והאיבחון הם קריטיים לגבי התערבות בשלב מוקדם. רפואה מונעת יכול להשפיע על איכות החיים".
ד"ר אירית ברקת היא מנתחת בכירה במכון העיניים של בית החולים "שיבא", במרכז הרפואי "עיניים" בת"א וב"עתידים מדיקל סנטר" ברמת החי"ל