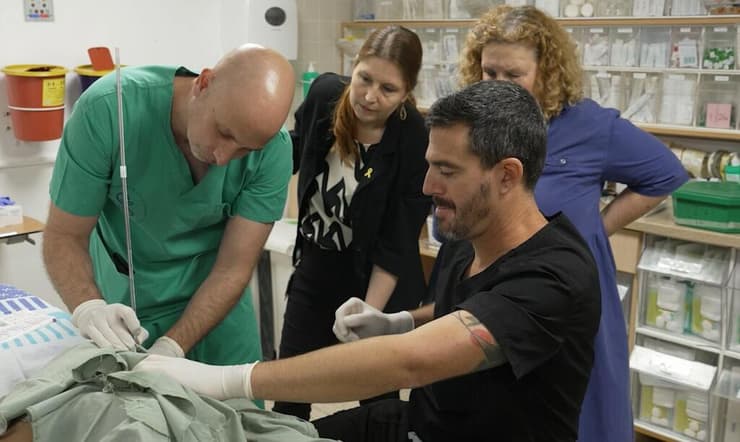
צוות רב-תחומי של חוקרים ורופאים משיבא פיתח תרופה מותאמת אישית, המבוססת על תרפיית RNA, לטיפול באיילה בת ה-8, הסובלת ממחלה נוירו התפתחותית נדירה. זוהי הפעם הראשונה בישראל, ואחת הפעמים הבודדות בעולם, שפותחה תרופה גנטית ייחודית למטופל, במטרה להשפיע באופן מדויק על ביטוי הגן הפגוע. "זה באמת מטורף ומרגש. מהרגע שגילינו את האבחנה, הפכנו את העולם ודפקנו על כל דלת כדי שמישהו יפתח עבורה תרופה", מספרת אורית, אמא של איילה (פרטיה המלאים שמורים במערכת).
טיפול פורץ דרך
(צילום: שיבא)
איילה אובחנה כבר כשהייתה תינוקת במחלה בשם GNAO1-neurodevelopmental disorder, שגורמת לעיכוב התפתחותי חמור, תנועות בלתי רצוניות ולעיתים גם פרכוסים. "כבר בגיל חודשיים התחלנו לראות סממנים - קשיי האכלה, רפיון בשרירים של הפה", נזכרת האם. "התחלנו סדרות של בדיקות, שכולן חזרו תקינות. אף אחד לא ידע מה יש לילדה, עד שבגיל שנתיים גילינו בבדיקה גנטית את האבחנה".
מהרגע הראשון הייתה איילה סיעודית, ועם השנים מצבה הלך והחמיר - היא מתניידת בכיסא גלגלים, אינה יכולה לדבר וסובלת מאי תפקוד בידיים. "היא ילדה מאוד חכמה ואינטליגנטית, מבינה הכל, אבל ממש כלואה בתוך הגוף שלה", מתארת האם. "כשהבנו מה יש לה, אמרנו שזה לא יכול להיות שילדה כמוה תישאר בגוף כזה. החיים שלה מלווים בכאב גדול כל הזמן וחוסר נוחות, וזה היה הדרייב שלנו לצאת ולפחות לנסות לתת לה איכות חיים בתוך הדבר הזה".
מאותו הרגע פנו ההורים למומחים בארץ ובעולם בניסיון לחפש אחר תרופה, אך ללא הצלחה. נקודת המפנה התרחשה לפני כשלוש שנים, אז הגיעו לביולוגית מישראל שעובדת בחברת תרופות פרטית. "היא אמרה לי שלפי האבחנה נראה שאיילה עם פוטנציאל לתרופות המבוססות על טכנולוגיה חדשנית שהולכת ומתעצמת בשנים האחרונות, ואז היא החליטה לעזור לי. היא זו שהרימה את הטלפון למנכ"ל שיבא, כדי שבית החולים ייקח את הפרויקט, והוא הסכים".
"זה הסיכוי היחיד שלה לחיים"
ד"ר דן דומיניסיני, ראש אגף הדיאגנוסטיקה וסגן יו"ר רשות המחקר בשיבא, מסביר כי איילה סובלת מפגם גנטי בגן GNAO1, החיוני להעברת אותות במערכת העצבים המרכזית. שינויים גנטיים בגן זה יכולים להוביל לקבוצה של הפרעות נוירו-התפתחותיות נדירות הגורמות למגוון תסמינים, כולל אפילפסיה מוקדמת, עיכובים התפתחותיים ותנועות לא רצוניות. עד כה לא קיים טיפול תרופתי למחלה, אלא טיפולים סימפטומטיים בלבד.
 ד"ר דן דומיניסיניצילום: שיבא
ד"ר דן דומיניסיניצילום: שיבאהחולים הראשונים שאובחנו עם מוטציה בגן הספציפי זוהו רק בשנת 2013. "כשהילדה הגיעה אלנו היו בשעתו בעולם מעט מאוד ילדים עם המחלה הזו, אבל היום, ככל שיותר ילדים עוברים אבחון גנטי רחב, מוצאים יותר סיבות למחלות שבעבר היו נשארות בסימן שאלה ומספר החולים עולה. כיום להערכתנו יש כ-200 חולים בעולם", הוא אומר.
ד"ר דומיניסיני מסביר כי כמעט לכל גן יש שני עותקים, אחד מהאם ואחד מהאב, והמוטציה (אותו שינוי גנטי שמוביל למחלה) נמצאה אצל איילה באחד משני העותקים של הגן. הוא מוסיף כי במקרה הזה המוטציה אינה תוצאה של תורשה מההורים, אלא התפתחה באופן אקראי במהלך ההיריון. "מוטציה בעותק אחד נחשבת למחלה דומיננטית - מצב שבו עותק אחד פגום מספיק כדי לגרום לתסמינים, בניגוד למחלות רצסיביות, שבהן נדרשים שני עותקים פגומים".
לאחר בירור מעמיק התברר כי הגן הפגום אינו "מת" או חסר פעילות לגמרי, אלא ממשיך לפעול, אך באופן שגוי ורעיל, כך שהוא מפריע לפעילות העותק הבריא של אותו גן. "לא כל הגנים זקוקים לשני עותקים פעילים כדי שהתא יתפקד כראוי. אם עותק אחד תקין מספיק כדי לחיות בצורה בריאה, יש היגיון בלסלק את הגן הפגום", אומר ד"ר דומיניסיני.
במשך שלוש שנים, בתהליך שכלל גיוס מענקי מחקר ותרומות, פיתח הצוות בשיבא תרופה המבוססת על טכנולוגיית Antisense Oligonucleotides (ASO) - מולקולות קצרות של חומצות גרעין המסוגלות "להשתיק" את העותק הפגום והרעיל של הגן ובכך להשיב את האיזון לתא. החוקרים יצרו ספרייה של עשרות מולקולות ASO שונות, בחנו את יעילותן והשפעתן הייחודית במודלים תאיים שנלקחו מהחולה, ולבסוף זיהו מולקולת ASO עם רצף מסוים שהצליחה להפחית באופן ממוקד את ביטוי העותק הפגום ולשקם את המצב עד לתפקוד נוירונלי תקין.
בראש צוות הפיתוח עמדה ד"ר נופר מור, ראש קבוצת המחקר לתרפיית RNA, ולקחו בו חלק גם פרופ' גידי רכבי, מנהל המרכז לחקר הסרטן ופרופ' ברוריה בן זאב, וכן חוקרים ורופאים נוספים מובילים בתחומם.
הטיפול מתמקד ברמת ה-RNA, שהינו עותק זמני של הגן, ותפקידו לתרגם את ההוראות הגנטיות ליצירת חלבון. החוקרים פיתחו מולקולת RNA סינתטית, שיודעת להיקשר רק למולקולת ה-RNA שנוצרת מהגן הפגום ולנטרל אותה, מבלי לפגוע בעותקים התקינים. בדרך זו ניתן לסלק את המקור הרעיל של המחלה, תוך שמירה על פעילותו התקינה של הגן הבריא.
בניסויי מעבדה, שנערכו בתאי עצב שמקורם בתאי ביופסיית עור של המטופלת, נרשמה ירידה של עד 75% בביטוי הגן הפגום, לצד התאוששות במדדים מולקולריים ותפקודיים. לצורך בחינת הפוטנציאל הקליני נוצר גם מודל גנטי מן החי, המדמה את מצב החולה, וגם בו נצפו תוצאות דומות של שיפור בתפקוד.
ד"ר דן דומיניסיני וד"ר נופר מור מסבירים על הטיפול
(צילום: שיבא)
התרופה עברה ייצור לפי תקני ייצור נאותים (GMP), ובדיקות רעילות נרחבות שהראו פרופיל בטיחות גבוה. לאחר שקיבלו את אישור משרד הבריאות למתן מסלול חמלה (הליך שמאפשר לחולים במצב קשה לקבל תרופה ניסיונית), בשבוע שעבר קיבלה הילדה בזריקה את המנה הראשונה של הטיפול, תחילה במינון יחסית נמוך. "בשלב זה קשה לנו לנבא עד כמה המחלה שלה הפיכה בגיל 8, אך אנחנו מקווים שנראה שינויים בתנועתיות שלה, ביכולת התקשורת, פרכוסים שיפחתו, אפשרי שהיא גם תצליח לדבר, אבל זה יכול לקחת זמן", מסביר ד"ר דומיניסיני.
"לא פחדנו כי כשאנחנו מסתכלים עליה אנחנו מבינים שאין לנו מה להפסיד", אומרת אימה אורית. "לנו כמשפחה הסוף כבר ידוע, אז להעניק לה הזדמנות למשהו אחר - זו המתנה הכי גדולה שאפשר לתת והסיכוי היחיד שלה לחיים.
"מגיל מאוד צעיר הבנו שהבחירה היא תמיד בין הרע לגרוע. מבחינתנו, לקחת את הסיכון ולתת לה תרופה, שאף אדם לא קיבל, זו עדיין לא הבחירה הגרועה. הבחירה הגרועה היא להשאיר אותה ככה".
כאמור, יידרש עוד זמן עד שיהיה ניתן לראות שינוי כלשהו. "אנחנו מלאי סבלנות, ואופטימיים", אומרת אורית. "זה מטורף ומרגש, אבל אנחנו מקורקעים. אין לנו ציפיות לא הגיוניות או בשמיים. אנחנו לא כאלה אנשים מאמינים, אבל אמרנו שכרגע זה בינה לבין אלוהים. כל מה שביכולת בני אדם לעשות, נעשה".
3 צפייה בגלריה

"כרגע זה בינה לבין אלוהים. כל מה שביכולת בני אדם לעשות, נעשה"
(צילום: שאול גולן, שיבא)
נגיש, מהיר ובעלות נמוכה יותר
ד"ר דומיניסיני מסביר כי תרפיית RNA תופסת תאוצה בשנים האחרונות, והיתרון שלה הוא היכולת לפתח את אותן תרופות מותאמות באופן מהיר יותר מתרופות מסורתיות, ובעלות נמוכה יותר. "מדובר בתכנון רציונאלי מאוד, וגם תופעות הלוואי קטנות יותר. זה הופך את זה להרבה יותר נגיש ומהיר. זה כלי שאפשר לרתום למחלות נדירות, וגם למחלות שלא נחשבות 'כלכליות' לחברות תרופות". עם זה, הוא מדגיש כי מדובר בטכנולוגיה שמוגבלת לרקמות מסוימות, כך למשל אינה מתאימה לטיפול במחלות שריר.
בשיבא רואים את פריצת הדרך הזו כחלק מחזון רחב יותר. בבית החולים הוקמה תוכנית מיוחדת, עם למעלה מעשרה פרויקטים דומים שכבר בעבודה. "כבר קיבלנו פניות מהורים לחולים במדינות אחרות, שרוצים להגיע לפה שנפתח לילד תרופה", אומר ד"ר דומיניסיני. "יש פה בשורה לחולים מהסוג הזה. יש הורים וחולים שמקבלים אבחנות גנטיות ולא יודעים מה לעשות עם זה ופונים למקומות שונים באקדמיה. לייצר תרופות זה מקצוע וצריך לדעת איך עושים אותו, ואנחנו רוצים שאנשים יבואו אלינו וישתמשו ביכולות שלנו".
לאורית יש גם מסר להורים אחרים שמתמודדים עם אבחנה של מחלה נדירה. "זה אולי קצת נדוש, אבל לא לאבד את התקווה ולא לוותר עליהם. אני באמת חושבת שהילדים האלה הם המלאכים הקטנים שחיים בינינו ומראים לנו את היופי של העולם, והם ראויים לכל עזרה ואהבה".
"ההתחלה היא מאוד קשה", היא מוסיפה. "לוקח זמן לקבל את זה שמדובר בילד שלא יהיו לו חיים רגילים כמו שתיכננו עבורנו. אבל עם האבחנה, עברנו להיות במקום של לאהוב אותה כמו שהיא, לקבל אותה כמו שהיא, להגיד עליה ועל מה שהיא נותנת לנו 'תודה' בכל יום. לא היינו כאלה חזקים לפניה, היא באה והוציאה מכולנו כמשפחה את כל כוחות העל".